Materiał opracowany w ramach projektu pt.: Kampania edukacyjna “Miopia – rozwój wiedzy na temat krótkowzroczności”, współfinansowanego przez Ministerstwo Edukacji i Nauki

Przyczyny krótkowzroczności są wieloczynnikowe, a epidemia krótkowzroczności jest zjawiskiem globalnym na przestrzeni ostatnich lat. Szacuje się, że globalne rozpowszechnienie krótkowzroczności i wysokiej krótkowzroczności do 2050 r. osiągnie odpowiednio 49,8% i 9,8% [2]. Dzieci, u których krótkowzroczność wystąpiła w młodszym wieku są bardziej narażone na jej szybką progresję do wysokiej krótkowzroczności w późniejszym życiu. [3,4] Powikłania związane z wysoką krótkowzrocznością, takie jak odwarstwienie siatkówki i makulopatia krótkowzroczna, mogą prowadzić do znacznej utraty widzenia. Na Tajwanie rozpowszechnienie krótkowzroczności wśród 7-letnich dzieci w wieku szkolnym odnotowano aż u 19,6%.[5] Nawet wśród przedszkolaków w wieku 5-6 lat, krótkowzroczność stwierdzono u 10,7%.[6] Dlatego optymalny czas strategii zapobiegania wystąpieniu krótkowzroczności powinien poprzedzać wiek szkolny, zwłaszcza w rejonach z epidemią krótkowzroczności.
Z punktu widzenia polityki zdrowotnej niedoceniona jest również identyfikacja małych dzieci, które są szczególnie podatne na rozwój krótkowzroczności. Dlatego w ostatnich latach stworzono definicję i koncepcję pre-miopii (przed-krótkowroczności).[7] Niektóre podłużne badań obserwacyjnych wykazały, że stan wyjściowy wady refrakcji jest najsilniejszym predyktorem wystąpienia krótkowzroczności u dzieci w wieku szkolnym bez krótkowzroczności.[8,9] Zaproponowano nawet rozpoczęcie interwencji, takich jak miejscowo stosowana atropina w niskich stężeniach, u dzieci w okresie pre-miopii, zanim jeszcze dojdzie u nich do rozwoju krótkowzroczności w wieku szkolnym.[10] Aby promować dalsze badania nad zapobieganie rozwojowi krótkowzroczności, Międzynarodowy Instytut Krótkowzroczności (IMI)zaproponował praktyczną definicję premiopii jako stan refrakcji oka > -0,50 dioptrii (D) i ≤ +0,75 D u dzieci zagrożonych krótkowzrocznością. [7]
Kompleksowe leczenie krótkowzroczności powinno obejmować standardową opiekę nad dziećmi przed wystąpieniem i rozwojem krótkowzrocznością, aby opóźnić jej początek i ew. jej progresję.[11] Rozsądne jest zwrócenie większej uwagi na strategie zapobiegania krótkowzroczności wśród przedszkolaków z pre-miopią. Jednak epidemiologia pre-miopii, zwłaszcza wśród dzieci w wieku przedszkolnym, nie została dobrze zbadana w badaniach populacyjnych, ponieważ większość dużych badań epidemiologicznych skoncentrowana była głównie na dzieciach wieku szkolnym. Badania te wykryły modyfikowalne czynniki ryzyka krótkowzroczności, takie jak niewystarczająca ilość czasu spędzonego na zewnątrz, długotrwałą prace z bliska i dużą presję edukacyjną [12-15]. Nie wiadomo jednak, czy te czynniki ryzyka są w równym stopniu związane z pre miopią wśród dzieci w wieku przedszkolnym. Poza tym przed rozpoczęciem obowiązkowej szkoły podstawowej przedszkolaki mają inne środowiskowe czynniki ryzyka krótkowzroczności/pre-miopii w porównaniu z uczniami szkół podstawowych. Aby lepiej zrozumieć pre-miopię w wieku przedszkolnym, autorzy badania analizowali jej częstość występowania i oceniali czynniki ryzyka związane z jej rozwojem na podstawie danych z lat 2014- 2020 w ramach badani Yilan Myopia Prevention and Vision Improvement Program (YMVIP).
Projekt i Metodologia badania
Program zapobiegania krótkowzroczności i poprawy wzroku YMVIP został uruchomiony przez Biuro Zdrowia Publicznego powiatu Yilan w 2014 r. i ma na celu promowanie opieki okulistycznej i ocenę występowania krótkowzroczności wśród przedszkolaków.
Strategie zapobiegania krótkowzroczności w programie YMVIP obejmują zapewnienie dobrego oświetlenie w klasie i wysokość stołu, unikanie długotrwałych aktywności wzrokowych z bliska oraz zachęcanie do aktywności na świeżym powietrzu przez 120 minut każdego dnia. Wszystkie dzieci w wieku od 5 do 6 lat z 12 placówek edukacyjnych ze (2 podmiejskich i 10 wiejskich) powiatu Yilan uczestniczyło w programie badań przesiewowych, w ramach którego wykonuje się badania wzroku i ankiety. Od rodzica każdego uczestnika uzyskano pisemną świadomą zgodę. Od sierpnia 2014 do grudnia 2020 odbyło się łącznie 7 fal badania YMVIP. Wśród 23.930 uczestników z siedmiu kohort szkolnych w YMVIP, 21 761 (90,9%) spełniło kryteria kwalifikacyjne oraz kryteria analizy końcowej.
badanie wzroku
Każde badanie wzroku, w tym autorefrakcja po cykloplegii, zostało przeprowadzone przez okulistów. Zastosowano 3 krople 1% tropikamidu w odstępie 5 minut w celu wywołania cykloplegii. Oceniono odruch źrenic na światło z latarką długopisową około 30 minut po zakropleniu pierwszej cykloplegicznej kropli do oczu. Cykloplegia została uznana za kompletną, gdy przy pomocy latarki nie można już było zwęzić źrenicy. Jeśli dziecko nadal reagowało na stymulację latarką, podawano kolejną krople tropikamidu i czekano kolejne 10 min przed wykonaniem badania. Błąd refrakcji oceniano za pomocą kolejnych odczytów autorefraktora (Topcon KR-1, Tokio, Japonia). Ekwiwalent sferyczny (SE) obliczono jako moc sferyczną plus połowa mocy cylindrycznej. Krótkowzroczność zdefiniowano jako wadę refrakcji SE ≤ -0,5 dioptrii (D). Na podstawie IMI [6] pre-miopia została zdefiniowana jako wada refrakcji SE > -0,5 D i ≤ +0,75 D.
ocena czynników ryzyka
Czynniki ryzyka krótkowzroczności oceniano głównie na podstawie analizy wyniku kwestionariusza YMVIP, który został przeprowadzony przez jednego z rodziców lub opiekunów każdego z uczestników. Było to 17 pytań zamkniętych w 3 sekcjach dotyczących historii medycznej dzieci, stylu życia i nawyków związanych z aktywnościami wzrokowymi. Opiekunowie byli pytani, ile czasu dzieci spędzają na odrabianiu prac domowych, urządzeniach elektronicznych, zajęć na świeżym powietrzu w dni powszednie i weekendy w ciągu ostatniego tygodnia.
Wyniki
Średnia wada refrakcji (SE) 21 761 kwalifikujących się uczestników (11 335 [52,1%] chłopców; średni wiek: 5,15 ± 0,37 lat) z 7-letnich badań wynosił 0,57 ± 1,09 D.
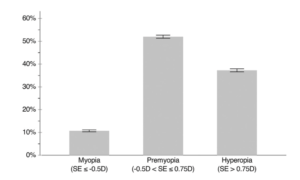
Częstość występowania ogólnej krótkowzroczności przez 7 lat wyniosła 10,7% (n= 2330), w tym 0,3% (n= 71) był to krótkowzroczność wysoka (wada refrakcji SE ≤ -6,0 D) i 10,4% (n= 2259) niska krótkowzroczność (wada refrakcji SE ≤ -0,5 D i > -6,0 D). Łącznie 11318 (52,0%) dzieci zakwalifikowano do pre-miopii (wada refrakcji SE > -0,5D i ≤ +0,75D). Rycina 1 przedstawia rozkład rodzajów wady refrakcji u wszystkich kwalifikujących się uczestników.
W zakresie analizy czynników ryzyka, dzieci z krótkowzrocznością i/lub pre-miopią częściej były chłopcami (p<0,001), miały opiekuna z wykształceniem średnim lub niższym (p=0,027), miały opiekuna krótkowzrocznego (p<0,001), spędzały mniej czasu na spaniu (p=0,032), spędzały więcej czasu na grach na urządzeniach ekranowych w dni powszednie (p<0,001) i w weekendy (p=0,001) oraz spędzały mniej czasu na świeżym powietrzu w weekendy (p=0,003).
Wielomianowa logistyczna analiza regresji wykazała, że istotne czynniki ryzyka pre-miopii obejmowały płeć męską (skorygowany OR, 1,25, 95% CI, 1,18-1,32), krótkowzroczność opiekuna (dostosowany OR, 1,46, 95% CI, 1,37-201 1,56) oraz spędzanie ≥ 1 godziny dziennie na urządzeniach z ekranem (skorygowany OR, 1,10, 95% CI, 1,04–1,17). Z drugiej strony istotnymi czynnikami chroniącymi przed pre-miopią były: dłuższy czas (do 2 lat) ekspozycji w ramach strategii prewencyjnej (skorygowany OR 0,59, 95% CI, 0,54-0,65) oraz wykształcenie opiekuna średnie lub wyższe (skorygowany OR 0,91, 95% CI, 0,85-0,96).
Ryc. 1
Wnioski
Podsumowując, dane populacyjne z tego seryjnego badania przeprowadzonego w tajwańskim przedszkolu wykazały, że ponad połowa przedszkolaków w wieku od 5 do 6 lat (52%) miała pre-miopię – stan refrakcyjny z dużym prawdopodobieństwem późniejszego rozwoju krótkowzroczności. Czynnikami ryzyka rozwoju krótkowzroczności w kolejnych latach były wczesny wiek wystąpienia wady wzroku, płeć męska, krótkowzroczność opiekuna i zwiększony czas spędzany na urządzeniach ekranowych. Natomiast polityka ochrony wzroku promująca zajęcia na świeżym powietrzu i wyższy poziom wykształcenia opiekunów były czynnikami chroniącymi przed ryzykiem pre-miopii. Badania te mogą pomóc w identyfikacji dzieci w wieku przedszkolnym z pre-miopią i zachęcania rodziców do wczesnej interwencji.
Streszczenie naukowe opracował:
Prof. dr hab. med. Andrzej Grzybowski
Kierownik Katedry Okulistyki, Uniwersytet Warmińsko-Mazurski, Olsztyn
Kierownik Instytutu Okulistycznych Badań Naukowych, Fundacja Okulistyka 21, Poznań
Piśmiennictwo:
- Wang CY, Hsu NW, Yang YC, Chen YL, Shyong MP, Tsai DC. Premyopia at Preschool Age: Population-based Evidence of Prevalence and Risk Factors from a Serial Survey in Taiwan. Ophthalmology. 2022 Aug;129(8):880-889.
- Holden BA, Fricke TR, Wilson DA, Jong M, Naidoo KS, Sankaridurg P, Wong TY, Naduvilath TJ, Resnikoff S. Global Prevalence of Myopia and High Myopia and Temporal Trends from 2000 through 2050. Ophthalmology. 2016;123(5):1036-42.
- Chua SY, Sabanayagam C, Cheung YB, et al. Age of onset of myopia predicts risk of high myopia in later childhood in myopic Singapore children. Ophthalmic Physiol Opt. 2016;36(4):388-394.
- Hu Y, Ding X, Guo X, et al. Association of age at myopia onset with risk of high myopia in adulthood in a 12-year follow-up of a Chinese cohort. JAMA Ophthalmol. 2020;138(11):1129-1134.
- Ding BY, Shih YF, Lin LLK, et al. Myopia among schoolchildren in East Asia and Singapore. Surv Ophthalmol. 2017;62(5):677-697.
- Yang YC, Hsu NW, Wang CY, Shyong MP, Tsai DC. Prevalence Trend of Myopia after Promoting Eye Care in Preschoolers: A Serial Survey in Taiwan before and during the Coronavirus Disease 2019 Pandemic. Ophthalmology. 2022;129(2):181-190.
- Flitcroft DI, He M, Jonas JB, Jong M, Naidoo K, Ohno-Matsui K, Rahi J, Resnikoff S, Vitale S, Yannuzzi L. IMI – Defining and Classifying Myopia: A Proposed Set of Standards for Clinical and Epidemiologic Studies. Invest Ophthalmol Vis Sci. 2019;60(3):M20-M30.
- Zadnik K, Sinnott LT, Cotter SA, Jones-Jordan LA, Kleinstein RN, Manny RE, Twelker JD, Mutti DO; Collaborative Longitudinal Evaluation of Ethnicity and Refractive Error (CLEERE) Study Group. Prediction of Juvenile-Onset Myopia. JAMA Ophthalmol. 2015;133(6):683-689.
- Tsai DC, Fang SY, Huang N, Hsu CC, Chen SY, Chiu AW, Liu CJ. Myopia Development Among Young Schoolchildren: The Myopia Investigation Study in Taipei. Invest Ophthalmol Vis Sci. 2016;57(15):6852-6860.
- Fang PC, Chung MY, Yu HJ, Wu PC. Prevention of myopia onset with 0.025% atropine in premyopic children. J Ocul Pharmacol Ther. 2010;26(4):341-5.
- Bullimore MA, Richdale K. Myopia Control 2020: Where are we and where are we heading? Ophthalmic Physiol Opt. 2020;40(3):254-270.
- Rose KA, Morgan IG, Ip J, Kifley A, Huynh S, Smith W, Mitchell P. Outdoor activity reduces the prevalence of myopia in children. Ophthalmology. 2008;115(8):1279-85.
- Hsu CC, Huang N, Lin PY, Tsai DC, Tsai CY, Woung LC, Liu CJ. Prevalence and risk factors for myopia in second-grade primary school children in Taipei: A population-based study. J Chin Med Assoc. 2016;79(11):625-632.
- Foreman J, Salim AT, Praveen A, Fonseka D, Ting DSW, Guang He M, Bourne RRA, Crowston J, Wong TY, Dirani M. Association between digital smart device use and myopia: a systematic review and meta-analysis. Lancet Digit Health. 2021:S2589- 7500(21)00135-7.
- Morgan IG, Wu PC, Ostrin LA, Tideman JWL, Yam JC, Lan W, Baraas RC, He X, Sankaridurg P, Saw SM, French AN, Rose KA, Guggenheim JA. IMI Risk Factors for Myopia. Invest Ophthalmol Vis Sci. 2021;62(5):3.

